Par organes
Il ne s’agit pas d’une maladie, puisqu’elle désigne uniquement l’éversion de la muqueuse interne (glandulaire) du col sur son versant externe. La plupart du temps, l’ectropion n’entraîne aucun signe ; parfois il est à l’origine de saignements après les rapports. Le traitement consiste à réduire la dose d’estrogène apportée par la pilule si la femme est sous contraception orale, et peut faire appel à des cautérisations du col (laser).
Retour Menu
Cervicite
Il s’agit de l’inflammation du col de l’utérus, parfois liée à une infection. Les pertes sont purulentes, malodorantes, parfois striées de sang. Le traitement fait appel à des médicaments anti infectieux (antibiotiques le plus souvent).
Retour Menu
Polypes du col utérin
La grande majorité des polypes du col utérin sont bénins. Il faut tous les retirer, la plupart du temps en consultation (bistournage indolore), parfois au bloc opératoire lorsqu’ils sont très gros, ou présentent un pied d’insertion très épais, ou lorsqu’ils viennent de la cavité utérine (polype accouché par le col).
Retour Menu
Kystes du col utérin
Il ne s’agit pas d’une maladie, puisqu’ils sont le reflet d’une simple accumulation de glaire sous la surface du col. Ils ne nécessitent aucun traitement et aucune surveillance.
Retour Menu
Papillomavirus ou HPV ou condylome
Ces virus sont très majoritairement transmis par voie sexuelle lors des premiers rapports (40% des femmes de moins de 20 ans seraient porteuses du virus). Ils ne s’installent que sur le périnée, la vulve, la région périanale, le vagin et le col : aucun n’entraîne de lésion interne.
La fumée de tabac favorise les lésions condylomateuses et les dysplasies de haut grade, en diminuant la capacité du corps à combattre l’infection (risque x 2).
Le virus peut infecter toute la peau de cette région et rester « endormi » de nombreuses années et au moins 20 ans. Si un frottis devient positif, il se peut que vous ayez le virus depuis bien longtemps.
Le préservatif est efficace contre les maladies sexuelles transmises par le sperme (HIV, Hépatite B et C, etc…) mais ne protège que partiellement contre ces virus « endormis » ou contre la transmission liée aux lésions en dehors du vagin, du col et du pénis (par exemple : vulvaires). Le partenaire masculin est porteur mais ne souffre que rarement de dysplasies.
Il n’existe pas de traitement permettant d’enlever ou de détruire le virus. Les traitements (laser, conisation) enlèvent les conséquences du virus (dysplasies) et diminuent accessoirement la charge virale locale, et permettent au système immunitaire de mieux combattre le virus.
Retour Menu
Frottis ASCUS
Ce terme désigne les frottis pour lesquels une anomalie des cellules de l’exocol est possible mais non certaine. Il y a nécessité d’effectuer une colposcopie et des biopsies.
Retour Menu
Frottis ASGUS
Ce terme désigne les frottis pour lesquels une anomalie des cellules de l’endocol est possible. Il y a nécessité d’effectuer une colposcopie et des biopsies.
Retour Menu
Dysplasies du col utérin DANGER
Il ne s’agit pas d’un cancer. Il s’agit de modifications de cellules comportant des anomalies au niveau de leurs noyaux, comportant deux nucléoles, etc… Ces modifications sont provoquées par un ou plusieurs virus du type « papillomavirus » humain [ou HPV (Human Papillomavirus Virus) ou virus du condylome].
Extérieurement, la dysplasie n’a pas de symptômes annonciateurs d’où l’importance de faire réaliser un frottis régulièrement.
Si ces anomalies sont modérées et peu nombreuses, elles disparaissent en général sans traitement. Toutefois, certains cas de dysplasie modérée, et la plupart des cas de dysplasie sévère, ne disparaissent pas spontanément. À ce stade, les cellules sont considérées « précancéreuses » : Autrement dit, si elles ne sont pas détectées et traitées, elles peuvent évoluer en cancer du col de l’utérus.
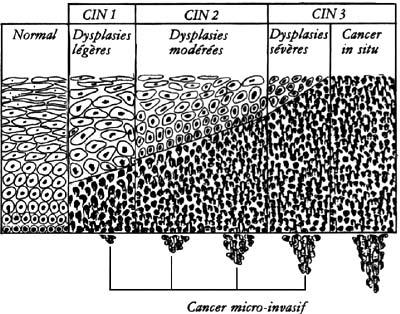
Selon le nombre de couches de cellules anormales, la dysplasie est classée comme :
– Légère, ou « CIN 1 » (CIN : néoplasie cervicale intraépithéliale), ou « LSIL » (lésion intraépithéliale squameuse de bas grade).
Environ un tiers des cellules cervicales seulement sont anormales, les cellules ne sont pas aussi clairement anormales que dans la dysplasie modérée (CIN 2) ou sévère (CIN 3).
On estime qu’une femme sur six développera une CIN 1, qui disparaîtra en général (70%) spontanément et ne nécessitera aucun traitement.
– Modérée, ou « CIN 2 » ou « HSIL » (lésion intraépithéliale squameuse de haut grade). Environ deux tiers des cellules cervicales sont anormales.
– Sévère, ou « CIN 3 » ou « HSIL » (lésion intraépithéliale squameuse de haut grade) : presque toutes les cellules cervicales sont anormales, ou précancéreuses. Ces cellules sont celles qui paraissent les plus nettement anormales, comparées à celles de la CIN 1 ou de la CIN 2. On estime qu’une femme sur 25 développera une CIN 2 ou 3.
Il n’est pas conseillé actuellement de traiter un CIN 1 car la plupart du temps les lésions disparaissent spontanément, sous l’effet de l’immunité. On peut cependant parfois traiter par du laser. En tout état de cause, il faudra mettre en place une surveillance régulière avec un frottis à 6 à 12 mois.
Le traitement est nécessaire si une lésion CIN 1 persiste plus de deux ans, s’aggrave en lésion de haut grade ou contient un virus à haut risque chez les patientes de plus de 30 ans.
Il est actuellement conseillé de traiter un CIN 2 ou 3, et on réalise au CHP St Grégoire une miniconisation à l’anse diathermique.
Q : Le condylome rend-t-il stérile ou infertile ?
R : Non, l’HPV n’atteint ni le corps utérin,ni les trompes ni les ovaires.
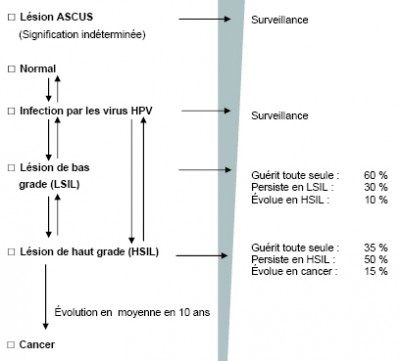
Tableau de la sévérité et des rémissions
Le traitement de la dysplasie est efficace chez 85 à 90-95% (American Journal of Obstetrics & Gynecology & Collège national des gynécologues et obstétriciens français). Les femmes précédemment traitées pour une dysplasie sont donc plus à risque de développer un cancer invasif du col utérin, justifiant les examens de contrôle et le test HPV dans le suivi thérapeutique.
Cancer micro-invasif du col utérin DANGER – URGENCE
Ce stade d’atteinte du col se caractérise par la présence de cellules cancéreuses au-delà de la « membrane basale » et une atteinte limitée du chorion sous-jacent : le potentiel de métastases est limité (nul si cette profondeur d’atteinte est inférieure à 3 mm, 8 % maximum si l’extension en profondeur est entre 3 et 5 mm).
L’intervention consistera en une conisation dans certains cas, dans des conditions précises en une ablation de la totalité du col chez certaines femmes désireuses d’enfant, ou une hystérectomie.
Cancer du col utérin DANGER – URGENCE
A ce stade, les cellules cancéreuses ont dépassé les 5 mm de profondeur et le risque de métastase augmente avec le volume et l’extension de la maladie.
La manifestation clinique la plus fréquente est un saignement rouge provoqué par les rapports sexuels, chez une femme peu ou non suivie (frottis).
Le diagnostic repose sur une biopsie du col. Des examens sont nécessaires avant le début du traitement : IRM du pelvis, PetScan.
Le traitement repose sur une association de radiothérapie et d’intervention chirurgicale.
Les follicules ovariens sont tout à fait naturels puisqu’ils contiennent les ovocytes nécessaires à la fécondation. Ils se caractérisent à l’échographie par une image ronde, liquidienne (noire en échographie), de moins de 30 mm de diamètre. Ils ne nécessitent aucun traitement bien sûr, et aucune surveillance (hormis lorsqu’on effectue des monitorages de l’ovulation en cas de procréation médicalement assistée). On lit souvent sur les comptes rendus d’échographie la description de « microkystes » qui sont ces follicules, mais qui n’ont rien à voir avec des « kystes »…
Retour Menu
Kystes fonctionnels
Les kystes fonctionnels sont par définition des images liquidiennes (noires en échographie) mesurant plus de 30 mm de grand axe, à paroi fine, sans cloison ni végétation interne, et survenant chez une femme non ménopausée. En règle générale, aucun traitement n’est nécessaire, mais un contrôle est souvent conseillé 3 à 4 mois par échographie, pour en vérifier la disparition spontanée.
Retour Menu
Kystes organiques bénins (dermoïde, endométriome, kystes séreux, kystes mucineux…)
Retour Menu
Définition : Les kystes organiques diffèrent des kystes fonctionnels par leur persistance et par le risque d’être en fait des cancers ovariens débutants. C’est pour cette raison qu’ils sont souvent l’objet d’une intervention de principe. Mais la grande majorité sont bénins.
Les kystes dermoïdes renferment des cheveux, du sébum, parfois des cartilages ou des dents. Ces tissus se trouvent dans l’ovaire en raison de la présente de cellules « totipotentes », embryonnaires, qui s’y sont développées sous l’action des hormones ovariennes. L’intervention permet de vérifier la bénignité des cellules et de soulager la patiente qui parfois se plaint d’une pesanteur liée au poids de kystes dermoïdes volumineux.
Retour Menu
Les kystes endométriosiques sont tapissés d’une assise de cellules produisant des « règles » à l’intérieur de l’ovaire. Le contenu est donc épais, non liquidien, et nécessite une intervention.
Retour Menu
Les kystes séreux, mucineux … sont persistants et doivent être opérés.
Retour Menu
Tumeurs solides bénignes
Ces tumeurs sont plutôt rares. Citons les tumeurs fibrothécales.
Retour Menu
Tumeurs border line (ou tumeurs de l’ovaire à malignité restreinte) DANGER
Ce terme anglosaxon désigne des tumeurs présentant des caractéristiques cellulaires les rattachant aux tumeurs malignes (cellules de type cancéreuses) et aux tumeurs bénignes (absence d’infiltration du stroma). Le pronostic en est très bon, mais nécessite intervention et surveillance.
Retour Menu
Cancers invasifs de l’ovaire DANGER – URGENCE
Le plus souvent séreux, ce cancer représente la 5ème cause de cancer chez la femme et la 3ème cause de décès. Cette maladie nécessite des traitements chirurgicaux et très souvent une chimiothérapie.
Retour Menu
Torsion de l’ovaire DANGER – URGENCE
Il s’agit d’un accident aigu, avec de constantes et très importantes douleurs abdominales. Une intervention est nécessaire en urgence.
Retour Menu
Les hémorragies intra kystiques
Se caractérisent par des douleurs de moyenne intensité avec présence de sang dans un kyste ovarien ; sauf exception, une simple surveillance est indiquée.
Retour Menu
Les ruptures de kyste ovarien URGENCE
La rupture d’un kyste, le plus souvent fonctionnel, provoque une douleur brutale qui disparaît en 48 heures. Il faut simplement surveiller.
Ils correspondent à une simple accumulation de sébum (corps gras produit par les pores de la peau dans les zones pileuses). La patiente sent alors une petite boule indolore sous la peau, souvent de petite taille (quelques millimètres) ; parfois, on voit que le contenu est blanc au travers de la peau amincie par la présence du sébum. Le contenu peut s’extérioriser parfois, laissant sourdre un contenu épais sentant fort ; il ne s’agit pas d’un abcès ; les antibiotiques sont inutiles. Ces kystes sébacés inquiètent parfois mais ne sont pas des maladies. Ils peuvent être favorisés par une peau grasse ou le rasage.
Retour Menu
Folliculites sébacés
Ce sont des kystes sébacés sous pression et siège d’une inflammation locale (qui n’a rien à voir avec une infection ou un abcès la plupart du temps : les antibiotiques sont souvent inutiles). Ces zones sont alors très douloureuses. Un traitement contre la douleur et contre l’inflammation (anti-inflammatoires) peut alors être utile. Il ne faut proposer une intervention que de façon très exceptionnelle car généralement le traitement anti-inflammatoire et le dégraissage de la peau avec un savon surgras parviennent à guérir la folliculite, avec issue de liquide blanc et épais sentant très fort.
Retour Menu
Condylomes acuminés
Verrues provoquées par la présence de certains virus HPV (types 6, 11) et localisées sur le pubis, les lèvres, le périnée, la région périanale, le vagin. Ces lésions blanchissent sous l’action d’acide acétique à 3 %. Le diagnostic peut nécessiter une biopsie sous anesthésie locale. Le traitement peut faire appel à des crèmes (ALDARA), de l’électrocoagulation ou du laser. Les virus HPV responsables des condylomes ne sont pas les mêmes que ceux entrainant des dysplasies du col de l’utérus.
L’endométriose
C’est la présence de cellules de l’endomètre (la muqueuse utérine) en dehors de l’utérus, touchant environ 10 % des femmes, de cause inconnue.
Outre leur localisation sur les ovaires (kyste endométriosique), l’endométriose peut atteindre le péritoine pelvien, l’intestin, la vessie, le diaphragme, voire les poumons ou les cicatrices qui ont été autrefois réalisées sur le ventre pour une intervention (appendicite, césarienne, coelioscopie …)
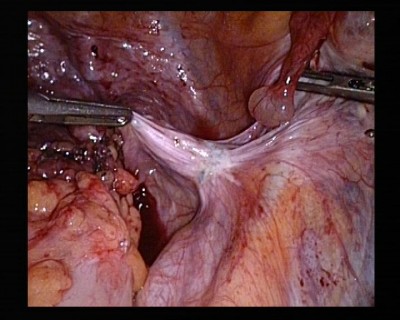 Nodule d’endométriose sur le trajet de l’uretère droit.
Nodule d’endométriose sur le trajet de l’uretère droit.
Le signe le plus fréquent est la douleur, typiquement en fin de règles. Le diagnostic requiert l’échographie (pour les kystes ovariens endométriosiques), l’IRM (pour les localisations en dehors de l’ovaire) et souvent la coelioscopie.
Le traitement utilise la pilule, parfois sans règles, des médicaments antalgiques pour les formes peu sévères. A un stade de plus, on utilise des analogues de la LHRH qui provoquent une ménopause médicamenteuse transitoire. Les formes très sévères peuvent nécessiter de réaliser une hystérectomie avec annexectomie bilatérale.
Il s’agit de la torsion de la trompe sur son axe. Les adolescentes seraient plus concernées par cette pathologie rare. Il s’agit d’un accident aigu, avec de constantes et très importantes douleurs abdominales. Une intervention est nécessaire en urgence.
Retour Menu
Salpingite URGENCE
Cette infection des trompes provoque des douleurs pelviennes, des pertes vaginales anormales, et parfois une fièvre. Mal soignée, elle peut aboutir à une péritonite et une infertilité. Son diagnostic peut nécessiter une coelioscopie ; le traitement repose sur les antibiotiques.
Retour Menu
Abcès chronique de la trompe (Pyosalpinx – Hydrosalpinx)
Il est la conséquence d’une infection aigüe et ancienne et partiellement guérie, en général par un traitement antibiotique. Longtemps après, apparaissent parfois des douleurs pelviennes et c’est l’échographie en général qui découvre cette collection liquidienne. Le traitement fait souvent appel, après un fréquent traitement antibiotique préalable, à une ablation de la trompe au cours d’une coelioscopie.
Retour Menu
Grossesse extra-utérine DANGER – URGENCE
Cet accident fréquent correspond à l’implantation de l’œuf ailleurs que dans l’utérus, le plus souvent la trompe. La cause en est généralement une trompe abîmée par une infection ancienne et souvent passée inaperçue. Les signes sont : saignements anormaux, douleurs pelviennes, retard de règles. Le traitement est soit, dans certains cas, un traitement médical à base de Méthotrexate, qui nécessite une surveillance prolongée. Le plus souvent, des contre indications au traitement médical obligent à effectuer une coelioscopie avec une conservation de la trompe (salpotomie) ou ablation de la trompe (salpingectomie), selon son état.
La grossesse extra utérine est une maladie dangereuse car elle peut aboutir à l’éclatement d’un vaisseau irrigant la trompe, et conduire à une hémorragie interne. Dans ce cas, le plus souvent, la patiente perçoit une douleur parfois violente, puis un malaise. Il faut consulter au plus tôt.
Une femme ayant eu une grossesse extra utérine doit, en cas de nouvelle grossesse, consulter tôt de façon à s’assurer à ce que cette grossesse soit normalement implantée dans l’utérus. Il existe en effet un risque accru de nouvelle grossesse extra utérine.
Les fibromes sont des nodules bénins constitués de fibres musculaires du même type que celles de l’utérus sain. La proportion de femmes qui en présente est très élevée, à partir de 35 ans. La plupart d’elles n’ont aucun signe induit par la présence de ces fibromes, pour lesquels aucun traitement et aucune surveillance n’est nécessaire.
Retour Menu
Signes
Lorsque les fibromes sont très volumineux, ils entraînent souvent une pesanteur dans le bas du ventre, une compression des organes de voisinage (en particulier la vessie avec un besoin d’aller uriner très souvent pour de toutes petites quantités).
Lorsque les fibromes sont développés près de la muqueuse de l’endomètre, ils peuvent provoquer des saignements abondants, soit pendant soit en dehors des règles.
Parfois, un fibrome très volumineux peut induire une infertilité.
Retour Menu
Traitements
Les traitements possibles sont tous physiques : aucun médicament ne peut les faire disparaître. Il s’agit soit de l’embolisation des fibromes, soit de leur dissecation par des ultra sons haute énergie (méthode encore en cours de recherche), soit le plus souvent par leur ablation.
Lorsqu’il est décidé d’opérer les fibromes, il s’agit soit d’une myomectomie (ablation du ou des fibromes) soit –chez les patientes ne désirant plus d’enfant ou proches de la ménopause- d’une ablation de l’utérus (hystérectomie). La myomectomie peut être menée par ouverture du ventre (laparotomie) soit idéalement par coelioscopie (le fibrome étant retiré par un appareil spécial, dans une ouverture de 15 mm). L’hystérectomie est particulièrement indiquée dans ce dernier cas pour éviter d’avoir à réopérer quelques années après une myomectomie une femme ayant vu apparaitre de nouveaux fibromes. Elle est alors réalisée soit par coelioscopie, soit par voie vaginale, soit – et en dernier ressort – par laparotomie.
En tout état de cause, chaque chirurgien de l’équipe s’efforce de discuter au cas par cas avec la femme venant à la consultation, et de motiver ses recommandations de traitement.
Q : L’ablation de l’utérus provoque-t-elle des descentes d’organes (prolapsus) ?
R : Non. S’il n’y avait pas de prolapsus « caché » au moment de la réalisation de l’hystérectomie, ce prolapsus s’est constitué depuis. Il serait apparu même si l’hystérectomie n’avait pas été réalisée.
Retour Menu
Polypes utérins
Il s’agit d’une languette de tissu développé au dépens de la muqueuse de l’utérus et pouvant occasionner des saignements parfois abondants. Il faut le retirer par une courte intervention indolore nommée hystéroscopie opératoire, en ambulatoire. Certains polypes sont cancéreux et l’intervention est indispensable.
Retour Menu
Hyperplasie de l’endomètre DANGER
Elle se définie par une épaisseur excessive de la muqueuse utérine et est considéré comme un état pré-cancéreux (de cancer de l’endomètre) lorsqu’il contient des cellules atypiques. Les signes sont des ménorragies, des métrorragies capricieuses. Le dépistage repose sur l’échographie, le diagnostic sur une biopsie ou mieux un curetage au cours d’une hystéroscopie. Elle peut nécessiter une surveillance ou une hystérectomie. Le pronostic est excellent.
Retour Menu
Adénomyose utérine
Elle correspond à l’augmentation de la surface de la muqueuse utérine et à des îlots de muqueuses infiltrés dans la myomètre, liée aux grossesses et s’accompagne fréquemment de douleurs au moment de règles très abondantes (ménorragies). L’adénomyose est fréquente et touche des femmes de 30 à 50 ans. Les examens diagnostiques sont l’échographie, l’hystéroscopie et l’hystérographie ; une IRM peut être nécessaire. Les traitements peuvent améliorer les signes : progestatifs, Danazol, analogues de la LHRH. En cas d’échec, l’endométrectomie est souvent peu efficace et l’hysterectomie souvent indiquée.
Retour Menu
Synéchies
Elles correspondent à l’accolement de parois de l’utérus, lié à une infection ou dans les suites d’un curetage. Cette synéchie nécessite une intervention (hystéroscopie) si la femme désire des enfants.
Retour Menu
Malformations utérines (Cloisons et Utérus bicornes)
L’utérus est fabriqué, dans la vie intra utérine, à partir de deux tubes qui se réunissent progressivement à partir du bas (qui va donner le tiers supérieur du vagin) vers le haut (qui va donner les trompes) Quand ce processus de réunion/fusion ne se fait pas complètement, deux cornes s’individualisent et on parle d’utérus bicorne. Quand un des deux « modules » ne s’est pas bien formé, il peut être absent ou borgne. Il peut y avoir deux utérus.
L’utérus bifide ou encore hémi-matrice est une malformation utérine congénitale qui résulte d’un trouble du développement embryonnaire. Suivant la date de survenue de ce trouble, on distingue la présence de un ou deux cols (bicervical avec vagin unique ou perméable avec cloison vaginale sagittale ou unicervical, le plus fréquent).
L’examen clinique doit être complété par l’échographie, et selon les cas l’hystérosalpingographie, l’UIV, l’hystéroscopie et la cœlioscopie.
Chaque partie forme un utérus plus petit se terminant par une des trompes. Si la fécondité est un peu diminuée, la grossesse comporte des risques significatifs d’accouchement prématuré. Si l’utérus au moment de l’accouchement n’a pas de bonnes contractions, l’accouchement peut être difficile et il y aura lieu de prévoir une césarienne. Aussi, les grossesses sur utérus bifide doivent bénéficier d’une surveillance particulière dans les derniers mois, afin de prévenir tous les risques.
Retour Menu
Cancer de l’endomètre (ou cancer endométrial) DANGER
Il est le cancer gynécologique le plus fréquent et la 4ème cause de cancer chez la femme. Il survient chez la femme âgée (en moyenne 68 ans), volontiers en surpoids, hypertendue et diabétique.
Il se manifeste par des métrorragies survenant longtemps après la ménopause, volontiers indolores, peu abondantes et capricieuses.
Le pronostic est généralement bon ; le traitement fait appel à la chirurgie (hystérectomie avec lymphadénectomie ilioobturatrice) puis souvent à de la radiothérapie.
Déséquilibre de la flore vaginale contenant trop de Candida albicans, parfois lié à un traitement antibiotique récent, ou le diabète. Les signes sont des démangeaisons, un œdème de la vulve, des pertes blanches « lait ribot », des douleurs lors des relations sexuelles et parfois des brûlures en urinant. Le traitement repose sur des ovules et des crèmes anti mycosiques.
Retour Menu
Vaginites irritatives
Le lactobacille vaginal
La plupart des patientes se présentant convaincues d’une « candidose », parfois récidivante, souffrent en fait d’une irritation vaginale liée à la destruction du lactobacille vaginal. Ce lactobacille, aussi appelé bacille de Doderlein, doit être présent dans le vagin à de très fortes proportions (10 12 germes/ml de sécrétion vaginale) pour remplir deux rôles :
1) par son nombre, d’empêcher d’autres germes de se greffer sur la muqueuse vaginale
2) par la sécrétion d’acide lactique, d’acidifier naturellement le vagin (PH acide à 4.5 environ).
En somme, le lactobacille est au vagin ce que le bifidus est à l’intestin : un germe nécessaire au bon fonctionnement de nos organes. Ces germes sont appelés « commensaux » : leur présence dans le vagin est normale, et même nécessaire !; ils ne sont responsables d’aucun trouble. C’est même leur absence qui est à l’origine des troubles.
La destruction du lactobacille
Beaucoup de femmes ont été élevées dans l’idée qu’il faut désinfecter le vagin. De nombreux médecins prescrivent ces désinfectants que vendent toutes les officines pharmaceutiques.
Ces savons d’« hygiène intime » sont avant tout des savons. Tous les savons contiennent une base lavante, qui a une action bactériostatique (stabilisation de la multiplication des colonies bactériennes) ou bactéricide (destruction des colonies bactériennes). Sans discernement possible, ces savons agissent sur les éventuels germes pathogènes, mais aussi sur le lactobacille qu’ils détruisent.
Les deux facteurs d’équilibre vaginal
Il y a le taux de lactobacille,mais aussi le taux d’estrogène, hormone féminine sécrétée par l’ovaire. Dans certaines situations, (au voisinage des règles, juste avant l’ovulation, au moment de la ménopause, lors des la période pré ménopausique), cette hormone est très peu présente dans l’épithélium vaginal.
Chacun de ces deux facteurs, en quantité insuffisante, peut entraîner une irritation vaginale ; chez les personnes sensibles, un seul. Ceci explique pourquoi certaines personnes en sont à leur 1er épisode : il faut la conjonction d’un lactobacille manquant et d’un estrogène bas.
Et les mycoses vaginales ?
Un très grand nombre de patientes souffrent d’irritation vaginale récidivante, que les médecins appellent « mycose » et qu’ils traitent par des ovules antimycosiques.
L’évolution semble leur donner raison : les ovules semblent soulager les patientes. Mais un ovule de paraffine, sans principe actif anti mycosique, ferait aussi bien car c’est l’excipient (le corps gras enrobant l’ovule) qui soulage en déposant une couche imperméable sur le vagin, comme le ferait de l’huile sur une brûlure de la peau….
Un grand nombre de « mycoses » n’en sont donc pas.
Que faire ?
Cesser définitivement l’usage des savons d’hygiène intime. D’ailleurs, l’idée d’une meilleure hygiène n’est qu’une impression car quelques minutes seulement après la toilette, l’odeur agréable du savon disparaît…. L’odeur vaginale est toujours un peu forte, et les pertes vaginales (blanches, jaunes, incolores, quel que soit leur abondance) sont physiologiques. Les destructions de la flore par les savons s’accompagnent d’une réaction vaginale qui sécrète de grandes quantité de mucus pour se défendre : les patientes croient à une infection et aggravent encore leur hygiène, ce qui aggrave encore les pertes… jusqu’à l’irritation pour laquelle elles consulteront…
Retour Menu
Kystes vaginaux
Beaucoup sont une simple accumulation de sébum sous la surface du vagin, la plupart du temps sur le trajet d’une incision ancienne (type épisiotomie). Ils ne nécessitent aucun traitement et aucune surveillance.
Seuls les très gros kystes (reliquats embryonnaires) gênants doivent être retirés.
Retour Menu
Diaphragmes vaginaux
Ils sont une membrane qui s’est mal résorbée pendant la vie embryonnaire. La plupart sont mineurs. Certains ne se découvrent qu’au cours d’un accouchement.
Retour Menu
Descentes d’organes (ou prolapsus génital)
Tous entrainent une « boule » indolore mais gênante, apparaissant à la vulve, augmentant le soir, diminuant en position allongée, et s’aggravant avec le temps. Les prolapsus sont de véritables « hernies vaginales » liées à une diminution de résistance des tissus et conséquence de l’âge, des accouchements, des efforts de poussées répétées [toux en cas de bronchite chronique ; constipation chronique, métiers pénibles [agricultrices].
Retour Menu
Les différentes formes de prolapsus
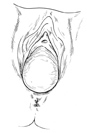
Cystocèle ou colpocèle antérieure: Descente de la vessie (la « boule » contient une partie de la vessie)
 |
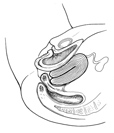 |
Les signes spécifiques sont la dysurie (difficulté à uriner pouvant nécessiter de se pencher en avant, sensation de mal vider sa vessie), la rétention urinaire (impossibilité d’uriner) à un stade plus évolué. Tous ces signes induisent de plus fréquentes infections urinaires (cystites) liées à la stase d’urines mal évacuées. Des formes anciennes ou évoluées peuvent entrainer un défaut de passage des urines des reins vers la vessie et altérer la fonction des reins.
Retour Menu
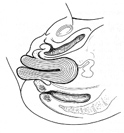
Hystéroptose ou hystérocèle : Descente de l’utérus et particulièrement de son col, qui peut être allongé. La « boule » visible à l’extérieur correspond au col qui peut être irrité par le frottement sur les sous-vêtements. Ce type de prolapsus peut plus particulièrement concerner, quand il n’intéresse que l’utérus, la femme jeune.
 |
 |
Retour Menu
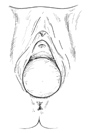
Rectocèle ou colpocèle postérieure : c’est le déroulement de la paroi postérieure du vagin. La face antérieure du rectum habite le plus souvent la « hernie ».
 |
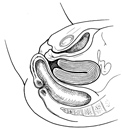 |
Le signe spécifique est une difficulté à expulser les selles contenues dans le rectum, obligeant parfois la patiente à les pousser en appuyant avec un doigt sur la « hernie » (dyschésie rectale).
Retour Menu
L’élytrocèle est une forme particulière de colpocèle postérieure contenant un repli du péritoine pelvien anormalement développé vers le bas.
Retour Menu
L’entérocèle est une forme particulière de colpocèle postérieure contenant des anses de l’intestin grêle venues se loger dans la « hernie ».
Retour Menu
Association des différentes formes – Classification
Différentes formes de prolapsus sont souvent associées : association fréquente d’une cystocèle et d’une hystéroptose (prolapsus à dominante antérieure), ou des trois étages (cystocèle + hystéroptose + rectocèle).
On classe selon leur importance les prolapsus en trois degrés : I (la boule n’apparait à la vulve que lors des efforts de poussée) ; II (la boule apparait à la vulve en permanence) et III (la boule est extériorisée en permanence). En général, seules les formes II et III sont à prendre en charge médicalement.
Astuce
Le prolapsus est plus marqué, le plus souvent, en fin de journée : c’est le moment idéal de la journée pour placer la consultation lorsque le prolapsus est peu marqué
Quels sont les prolapsus à traiter ?
Lorsqu’un prolapsus est constaté, son traitement n’est que très rarement urgent. Il ne faut pas traiter les formes asymptomatiques (sans signe, sans handicap, sans gêne). Les formes qui n’entrainent pas de blocage de la miction ou sans lésions de frottement sur le col ou le vagin – c’est-à-dire l’immense majorité des prolapsus – ne justifient pas de traitement urgent.
A contrario, les prolapsus avec blocage ou difficultés urinaires marquées, ou celles avec érosion vaginale doivent être traitées rapidement.
Les traitements peuvent faire appel à de la kinésithérapie pour les formes peu évoluées chez des femmes motivées, au port d’un « pessaire » (anneau vaginal) pour les patientes ne souhaitant pas ou ne pouvant pas se faire opérer, ou à une intervention chirurgicale pour les autres, c’est-à-dire la plupart. Il n’existe en effet pas de traitement médical satisfaisant pour guérir les prolapsus : comme pour les autres « hernies » (de l’abdomen par exemple) les traitements chirurgicaux sont généralement les plus indiqués.
Les traitements chirurgicaux effectués au CHP ST Grégoire sont :
– Le plus souvent des promontofixations coelioscopiques
– Chez certaines patientes des interventions par voie vaginale utilisant ou non des matériaux prothétiques
– Chez certaines patientes âgées mais valides présentant un prolapsus extériorisé, des interventions par voie périnéale avec fermeture vaginale et vulvaire. [Infos patiente]
QR : Le traitement d’un prolapsus induit-il l’incontinence ?
R : Lorsque le traitement d’un prolapsus de la vessie (cystocèle) est efficace, il replace cet organe dans l’enceinte de pression abdominale (c’est-à-dire dans le ventre) et met à l’aplomb le réservoir (la vessie) sur son tuyau d’évacuation (l’urèthre). Dès lors il n’est pas étonnant qu’une incontinence urinaire d’effort (toux, éternuements, rires, sauts) apparaisse. Le traitement de ce prolapsus ne fait que démasquer une incontinence qui existait préalablement, mais qui était caché par le prolapsus.
Q : Le relèvement des bras (comme lorsqu’on étend le linge) favorise l’apparition d’un prolapsus
R : ceci est totalement faux et correspond à un mythe tenace et étrange…
Q : Le pessaire est un traitement barbare ou inadapté
R : NON. Le pessaire est un anneau ou un cube de caoutchouc ou de latex placé dans le vagin qui permet d’améliorer le quotidien de nombreuses femmes qui ne peuvent ou ne veulent se faire opérer. Cette méthode peut être aussi une solution d’attente avant l’intervention. La taille du pessaire dépend de chaque patiente et la définition de cette taille peut nécessiter plusieurs essais (un pessaire trop gros est inconfortable, un trop petit s’expulse). Il faut idéalement le retirer le soir au coucher et le replacer le matin, après l’avoir lavé. Cet entretien n’est pas difficile, avec un peu d’habitude.
Retour Menu
Cancers du vagin
Il faut distinguer les carcinomes (les plus fréquents (2 % des cancers génitaux féminins) qui touchent la femme âgée) et les adénocarcinomes à cellules claires (plus rares mais survenant chez des femmes jeunes exposées in utero au diéthylstilbestrol (DES), et donc prévisibles).
Tous se manifestent par des métrorragies capricieuses. Le diagnostic repose sur une biopsie et le traitement est essentiellement de la radiothérapie.
Il s’agit d’une perte d’urine involontaire ou accidentelle.
Il existe 3 grands types d’incontinences :
– Incontinence urinaire d’effort (toux, rires, course…) dans 50% des cas,
– Incontinence urinaire par impériosité (ou instabilité) (envies pressantes) dans 20 % des cas,
– Incontinence urinaire mixte dans 30 % des cas, combinant les deux formes précédentes dans des proportions variables
La très grande fréquence des incontinences urinaires chez la femme est liée à l’anatomie (urètre court chez la femme), aux grossesses et accouchements, et à l’effet de la ménopause et du vieillissement tissulaire.
On pense que 3 millions de françaises sont concernées par ce problème, qui ne touche pas que les personnes âgées puisqu’une grande part (12 %) concerne les femmes de moins de 30 ans (surtout incontinence urinaire d’effort).
Outre la consultation médicale, essentielle, un bilan urodynamique sera parfois effectué ; cet examen indolore d’une durée d’une vingtaine de minutes a pour but d’évaluer le comportement de la vessie et de son sphincter durant les cycles de remplissage et de vidange de la vessie. Parfois, un bilan effectué par vous-même à domicile (calendrier mictionnel), sera utile, et particulièrement dans les incontinences par impériosité ou les incontinences mixtes.
Schématiquement, l’incontinence urinaire d’effort fait l’objet d’un traitement chirurgical simple, indolore et effectué en ambulatoire avec de très fortes chances de succès. L’incontinence par impériosité vésicale peut être liée au diabète, à l’utilisation de certains médicaments et au manque d’estrogène (ménopause) : son traitement fait appel à un traitement médical, à de la rééducation.
Retour Menu
Rétention urinaire URGENCE
Se défini comme l’impossibilité d’uriner.
Cet accident peut se produire dans diverses circonstances de causes gynécologiques ou obstétricales :
– Juste après une naissance
– Lorsqu’il existe un prolapsus majeur de la vessie (cystocèle)
– Lorsque l’utérus comprime le col de la vessie (gros fibrome par exemple)
Il faut consulter au plus tôt.
Verrues provoquées par la présence de certains virus HPV (types 6, 11) et localisées sur le pubis, les lèvres, le périnée, la région périanale, le vagin.Cette maladie est sexuellement transmissible et on estime de le risque d’être atteint est de 70 % au cours d’une vie. Les préservatifs ne sont efficaces qu’à 70% pour les éviter, car l’HPV se propage avec la desquamation (renouvellement) de la peau. Ces verrues peuvent apparaitre tardivement après la contamination, ; il est même possible de porter le virus (l’avoir attrapé) et ne jamais présenter de verrues. Le système immunitaire permet de faire disparaitre le virus dans un grand nombre de cas. Les fréquentes récidives sont liées probablement à une diminution des défenses immunitaires. Le diagnostic est clinique (expérience du médecin) et peut nécessiter une biopsie sous anesthésie locale. Le traitement est utile car sans lui vous serez plus contagieuse, et parce que sans lui, les lésions peuvent se multiplier et devenir très inesthétiques et inconfortables. Le traitement peut faire appel à des crèmes (ALDARA), de l’électrocoagulation ou du laser.
Les virus HPV responsables des condylomes ne sont pas les mêmes que ceux entrainant des dysplasies du col de l’utérus
Si vous constatez l’apparition de verrues génitales, consultez sans tarder. S’il s’agit de condylome, prévenez votre (vos) partenaire(s).
Retour Menu
Coalescence des petites lèvres
Il s’agit de l’accolement des bords des petites lèvres qui survient aux deux extrêmes de la vie : les petites filles et les personnes plutôt âgées présentant un lichen scléro-atrophique.
Retour Menu
Imperforation hyménéale
Anomalie embryonnaire où l’hymen est resté fermé. Se découvre par des douleurs survenant chez une adolescente dont les règles sont anormalement absentes. L’hymen est alors sous tension car le vagin contient les règles qui ne peuvent s’évacuer. Il faut alors inciser l’hymen.
Retour Menu
Kyste du canal excréteur de la glande de Bartholin
Glande lubrificatrice accessoire localisée à la partie basse du vagin, le kyste survient quand le canal d’évacuation du liquide lubrifiant est rétréci. La patiente présente alors une boule indolore mais parfois gênante par son volume, sur un coté du vagin, au niveau de son orifice. Une intervention peut être nécessaire.
Retour Menu
Bartholinites aigües
Il s’agit de l’infection plus ou moins brutale du liquide d’un kyste de la glande de Bartholin. La douleur est souvent vive, empêchant la patiente de s’asseoir. Les antibiotiques, comme dans tout abcès, sont souvent peu efficaces et une intervention en urgence est souvent nécessaire.
Retour Menu
Papillose bowenoïde SUIVI NECESSAIRE
Elle survient en moyenne vers 30 ans et déborde souvent vers le périnée, la marge de l’anus. Il s’agit de taches pigmentées saillantes qui ne démangent pas. Ces lésions peuvent disparaitre ou au contraire s’étendre. Il est très rare que la papillose bowenoïde se transforme en cancer.
Retour Menu
Lichen plan SUIVI NECESSAIRE
Il touche souvent la femme âgée et se manifeste par des taches violacées à l’extérieur de la vulve et blanchâtres, à bords fins, striées « en
feuille de fougère » sur la face interne des lèvres, sans atteindre le vagin.
Il se manifeste par des démangeaisons tenaces et une dyspareunie orificielle que rien ne calme hormis les dermocorticoïdes et la puvathérapie (photothérapie utilisant des UVA) potentialisée par
certains médicaments. Le diagnostic demande une biopsie. Une surveillance est nécessaire même si le risque de cancer vulvaire induit est probablement très faible.
Retour Menu
Lichen scléreux (ou lichen sléro-atrophique ou Kraurosis de la vulve) DANGER
Il a l’aspect d’une papillose bowénoïde mais reste localisé et démange beaucoup. Il touche les femmes de 50 à 70 ans en moyenne et se manifeste
par un rétrécissement de la vulve, parfois un accollement des petites lèvres et une infiltration scléreuse. Le traitement utilise des dermocorticoïdes et l’évolution vers le cancer est rare.
Retour Menu
Herpès vulvaire
C’est une maladie sexuellement transmissible se manifestant lors de la primo infection par des démangeaisons ou des brûlures intenses précédent l’apparition brutale d’un petit bouquet de vésicules reposant sur une assise rouge et saillante, qui dure environ 2 à 3 semaines. Les récidives (appelées «récurrences») sont plus courtes et moins intenses, et traitées par 5 jours d’antiherpétiques par voie orale.
Retour Menu
Maladie de Bowen DANGER
Elle est considérée comme une tumeur précancéreuse et entraine des démangeaisons modérées et localisées liées à des plaques épaisses et blanches (leucoplasies) sur la vulve. Le diagnostic repose sur la biopsie. Le risque de transformation maligne existe. Le traitement repose sur l’exérèse chirurgicale, ou la destruction par laser, ou par cryothérapie.
Retour Menu
Cancer de la vulve DANGER
Survenant sur des lésions pré cancéreuses (VIN) longtemps passées inaperçues.
Ces VIN surviennent dans 30 à 40 % des cas après une exposition aux virus HPV oncogènes 16,18, 33 surtout. Ces VIN sont dits « classiques » et se manifestent par des taches blanches (leucoplasies) ou rouges (Maladie de Bowen), planes ou en relief, parfois verruqueuses. Lorsque ces lésions souvent nombreuses touchent une femme de 30 à 40 ans, on parle de « papulose bowenoïde » qui peut régresser spontanément
Après un bilan (frottis, anuscopie si lésions de la marge anale, sérologies HIV et syphilis), des biopsies doivent être réalisées sur les zones suspectes.
En l’absence de lésion invasive, le traitement est le plus souvent à base d’Imiquimod (Aldara). En cas de mauvaise tolérance ou d’échec/récidive, on peut proposer le laser, la cryothérapie, l’électrocoagulation ou la chirurgie.
Dans 70 % des cas, ces VIN surviennent après lichen scléreux et peut être lichen plan, chez des femmes plus âgées. Ces lésions dites « VIN classiques » évoluent plus souvent vers des tumeurs invasives.
Le traitement est chirurgical (ablation orientée de toutes les lésions). Les traitements destructeurs (Imiquimod, laser, cryothérapie, électrocoagulation) sont déconseillés.
